Patologie izolowanych zapaleń błony śluzowej nosa
Bakteryjne zapalenie błony śluzowej nosa: Bakteryjne zapalenie błony śluzowej nosa i zatok było najczęstszą izolowaną zmianą zapalną, występującą u 12 pacjentów.
Najczęstsze patogeny to Staphylococcus aureus, tlenowe pałeczki Gram-ujemne i beztlenowce.10-14 Pacjenci ci zgłaszali się z bólem głowy, katarem, niedrożnością nosa i niewyraźnym widzeniem. Najczęstszym objawem choroby zatok obocznych nosa jest przede wszystkim ból głowy. W większości wcześniejszych doniesień ból głowy był niespecyficzny pod względem lokalizacji, jakości i nasilenia.15 W badaniu fizykalnym i endoskopowym można stwierdzić śluzowo-mocznicową wydzielinę w okolicy zatoki klinowej, obrzęk błony śluzowej wnęki zatoki klinowej i polipowatą tkankę we wnęce zatoki klinowej. W tomografii komputerowej zatok przynosowych (ryc. 1) widoczne będzie przekrwienie zatoki klinowej z pogrubieniem ściany błony śluzowej i poziomem płynów powietrznych. Postępowanie z tymi pacjentami polega na leczeniu farmakologicznym antybiotykami na podstawie posiewu, miejscowym podawaniu kortykosteroidów i leków obkurczających, a w przypadku niepowodzenia leczenia farmakologicznego lub wystąpienia powikłań – na interwencji chirurgicznej (sphenoidotomia endoskopowa) (ryc. 2).
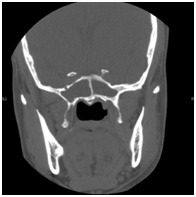
Ryc. 1 Tomografia komputerowa zatok z jednorodną opakeracją obu zatok obocznych nosa.
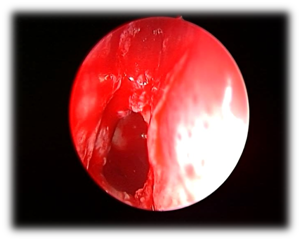
Rysunek 2 endoskopowa sphenoidotomia z powodu bakteryjnego zapalenia zatok obocznych nosa./p>
Allergic Fungal Rhinosinusitis AFS: Allergic fungal sinusitis is a non-invasive fungal sinusitis occurs in immunocompetent individuals in which there is a strong inflammatory response to the fungal infection. Powszechnie powoduje to powstanie gęstej śluzówki, która może być ekspansywna i powodować odwapnienie kości. Obserwuje się również znaczne pogrubienie błony śluzowej i resorpcję kości spowodowaną wydzielaniem enzymów. W badaniach endoskopowych u tych pacjentów stwierdza się obecność alergicznej mucyny i polipów. Główne kryteria rozpoznania według Benta i Kuhna ich kryteria diagnostyczne zależą od histologicznych, radiograficznych i immunologicznych cech choroby, które obejmują nadwrażliwość typu 1, obecność polipów nosa, charakterystyczne wyniki tomografii komputerowej heterogennych hiperdensji, które często są jednostronne i asymetryczne (ryc. 3), eozynofilową mucynę i dodatnie barwienie lub hodowlę grzybów.16 AFS w zatoce klinowej może łatwo uciskać nerwy czaszkowe. Odnotowano, że neuropatia czaszkowa rozwija się w 10% przypadków AFS w zatoce czołowej z erozją kości. Leczenie polega na endoskopowej sphenoidotomii w celu usunięcia polipów i alergicznej mucyny (Rycina 4) oraz przywróceniu wentylacji i drenażu zatok przy pomocy kombinacji terapii medycznej z kortykosteroidami. Leczenie przeciwgrzybicze zwykle nie jest wymagane. Ważne jest uzyskanie wycinka do badania histopatologicznego, w którym stwierdza się obecność alergicznej mucyny zawierającej składniki grzybicze bez inwazji tkanek. Pacjenci ci mogą odnieść korzyści z immunoterapii pooperacyjnej.
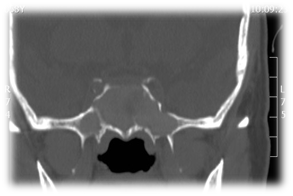
Rycina 3 Tomografia komputerowa obustronnego alergicznego grzybiczego zapalenia zatok obocznych nosa./p>
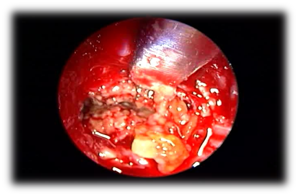
Rycina 4 Błoto i mucyna w izolowanym alergicznym grzybiczym zapaleniu zatok przynosowych.
Kulka grzybicza
Jest to nieinwazyjne zakażenie grzybicze, zwykle dotyczy jednej zatoki, najczęściej szczękowej. Obustronne zajęcie zatoki klinowej jest rzadkie.18,19,20,23 Stanowi ono około 10% przypadków przewlekłego nieinwazyjnego grzybiczego zapalenia zatok Aspergillus jest głównym czynnikiem sprawczym. Klinicznie jest ono zazwyczaj podstępne i charakteryzuje się niespecyficznymi objawami, takimi jak ból głowy, który jest najczęstszym objawem, ropny wyciek z nosa i niedrożność nosa. Tomografia komputerowa (TK) jest doskonałym narzędziem w diagnostyce grzyba kulistego (ryc. 5). Grzybica pojawia się jako hiperatenuacja w CT z powodu gęstych hyfusów z dowodami na przewlekły stan zapalny ze stwardnieniem i pogrubieniem ściany zatok przynosowych. Wewnątrzzatokowe metaliczne zwapnienia opisywano w 50% przypadków.25 W MRI kulka grzybicza jest izo lub hipointensywna w T1 i wyraźnie hipointensywna w T2. Zwapnienia powodują ubytek sygnału na obrazach T2.26 Od czasu zastosowania tomografii komputerowej, rezonansu magnetycznego i endoskopii nosa rozpoznaje się coraz więcej przypadków grzybicy małżowiny usznej.27 Ostateczne rozpoznanie jest jednak potwierdzane pooperacyjnie przez badania mikrobiologiczne i histopatologiczne. Mikrobiologia potwierdza rozpoznanie kuli grzybiczej. Celem leczenia jest operacja z wykorzystaniem podejść endoskopowych (ryc. 6), przeznosowego i tylnego przezodbytniczego. Preferowane jest podejście przeznosowe, ponieważ pozwala ono na oszczędzenie zatoki etmoidalnej. Podejście przeznosowe jest zalecane w przypadku współistniejącej choroby tylnej zatoki etmoidalnej.28 Odsetek nawrotów lub choroby resztkowej w grzybieniu zatoki klinowej jest niższy (0-3,6%) niż w przypadku grzybienia zatoki szczękowej (0-22,5%).18,13,29
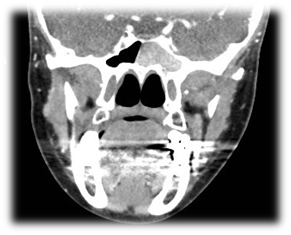
Rysunek 5 Tomografia komputerowa lewego grzyba klinowego.
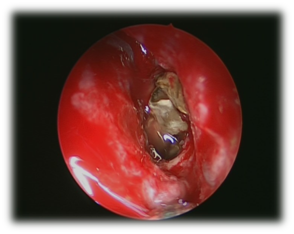
Rysunek 6 Widok endoskopowy kuli grzybiczej w śledzionie.
Mucocele
Mucocele zatoki klinowej stanowią 1-2% wszystkich przypadków mucocele zatok przynosowych.6 Patofizjologia mucocele polega na zaleganiu śluzowej wydzieliny w obrębie zatoki, co prowadzi do ścieńczenia, poszerzenia i erozji ścian kostnych zatoki. Najczęstszą lokalizacją jest zatoka czołowa, następnie zatoka czołowa etmoidalna. Śluzak zatoki klinowej może objawiać się bólem głowy, zaburzeniami widzenia spowodowanymi zajęciem nerwów wzrokowych, okoruchowych, trochlearnych i abducenta, diplopią i oftalmoplegią zewnętrzną. Śluzaki, będące rzadką jednostką kliniczną, wydają się występować częściej u pacjentów z przebytym napromienianiem w obrębie głowy i szyi.30 Według doniesień aż 30% pacjentów z izolowanymi śluzakami zatoki klinowej miało w wywiadzie przebyte napromienianie. Diagnostyka śluzaka zatoki klinowej polega głównie na wykonaniu tomografii komputerowej (ryc. 7), która wykazałaby niską atenuację w tomografii komputerowej. Badanie MRI (Rycina 8) jest ważne dla wykrycia rozszerzenia śluzaka i wykazuje niski sygnał na T1 i wysoki sygnał na T2. Bezobjawowe śluzaki mogą być pozostawione bez interwencji chirurgicznej. Interwencja chirurgiczna jest konieczna, gdy jest objawowa lub gdy występują powikłania, takie jak zajęcie oczodołu lub czaszki. Leczenie chirurgiczne śluzaka przegrody nosowej polega na endoskopowej przeznosowej sphenoidotomii (Rycina 9). Celem operacji jest wykonanie szerokiej sphenoidotomii, aby umożliwić odpowiedni drenaż i uniknąć nawrotów choroby (Rycina 10). Marsupializacja śluzówki jest kolejną opcją z dobrymi wynikami.
Obrazowa endoskopowa operacja marsupilizacji śluzówki lewego otworu śledzionowego
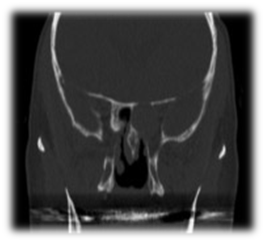
Rycina 7 Tomografia komputerowa śluzówki lewego otworu śledzionowego.
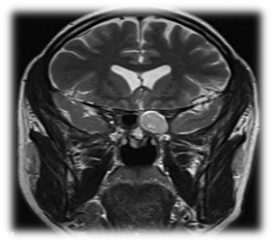
Rysunek 8 Rezonans magnetyczny, lewy otwór śledzionowy.
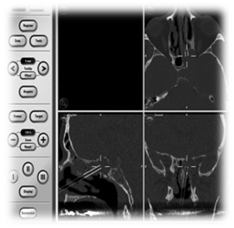
Rycina 9 Chirurgia sterowana obrazem IGS.
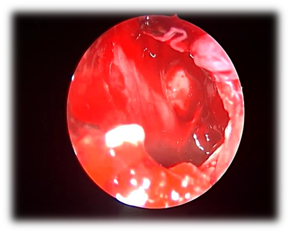
Rysunek 10 szeroka sphenoidotomia.