Niezależnie od tego czy Twój pacjent ma 25 czy 85 lat, kiedy zgłasza ból w klatce piersiowej, zawsze powinieneś traktować go poważnie.
Może przyczyną bólu w klatce piersiowej jest niestrawność, naciągnięcie mięśni lub inny nieszkodliwy problem. Jednak ból w klatce piersiowej może potencjalnie wskazywać na bardziej poważną i zagrażającą życiu przyczynę, taką jak ostry zawał mięśnia sercowego (AMI).
Z tego powodu ból w klatce piersiowej należy zawsze uważać za przyczynę sercową, dopóki nie zostanie udowodnione, że jest inaczej.
Uwaga: Ten artykuł ma na celu odświeżenie wiedzy i nie powinien zastępować najlepszych praktyk opieki. Zawsze należy zapoznać się z zasadami postępowania z bólem w klatce piersiowej obowiązującymi w danej placówce.
Precyzyjna ocena bólu w klatce piersiowej
Jedną z najważniejszych umiejętności dostępnych pracownikowi opieki zdrowotnej w tej sytuacji jest zdolność do przeprowadzenia dokładnej oceny bólu. Jest to szczególnie istotne w przypadku, gdy pacjent odczuwa ból w klatce piersiowej, ponieważ pomoże to określić, czy ból ma charakter kardiologiczny. Równie ważna jest zdolność pracownika opieki zdrowotnej do przeprowadzenia tej oceny w spokojny i kontrolowany sposób.
Istnieje wiele różnych sposobów oceny bólu w klatce piersiowej, jednak jednym z najbardziej popularnych jest narzędzie do oceny bólu 'PQRST'.
Narzędzie do oceny bólu PQRST
P – Pozycja/czynniki prowokujące
- Gdzie jest ból? Czy możesz go wskazać?
- Co sprowokowało ból?
- Co sprawia, że ból jest lepszy?
- Co sprawia, że ból jest gorszy?
- Co robiłeś, kiedy ból się zaczął?
- Czy ból pojawił się w spoczynku czy podczas wysiłku?
- Czy ból zmienia się wraz ze zmianą pozycji?
.
Porada: Zmiana pozycji zwykle nie powoduje zmiany bólu w klatce piersiowej spowodowanego AMI. Jeśli zmiana pozycji poprawia ból, być może problem jest pochodzenia mięśniowo-szkieletowego, opłucnowego lub wynika z zapalenia osierdzia (gdzie ból jest czasami łagodzony przez siadanie i pochylanie się do przodu). Kobiety, które doświadczają AMI często prezentują nietypowy ból w klatce piersiowej i inne objawy, takie jak duszność, osłabienie i zmęczenie (Mehta et al. 2016).
Q – Jakość
- Czy może Pan/Pani opisać ból lub dyskomfort?
- Czy jest on tępy, ostry, ściskający, uciskający, palący, bolący, uderzający, skurczowy, kłujący lub miażdżący?
Porada: Większość pacjentów doświadczających AMI będzie zgłaszać się z bólem w klatce piersiowej (Malik i wsp. 2013; Lichtman i wsp. 2018), jednak czasami ból jest nietypowy lub nawet nie występuje (cichy zawał serca) (Draman i wsp. 2013). Należy pamiętać, że każdy pacjent jest inny i nie wszyscy będą prezentować klasyczny, podmostkowy ból w klatce piersiowej.
R – Radiation
- Czy ból promieniuje do innych obszarów?
- Czy możesz go wskazać?
Porada: Mniej więcej 65% pacjentów z AMI będzie doświadczać promieniującego bólu (Granot i wsp. 2019). Wspólne miejsca obejmują przednią część klatki piersiowej, barki, ramiona, szyję i szczękę. Niektórzy pacjenci opisują ból szczęki, czując się jak tępy ból lub ból zęba, podczas gdy niektórzy mogą opisać promieniowanie jako pasmo wokół żeber.
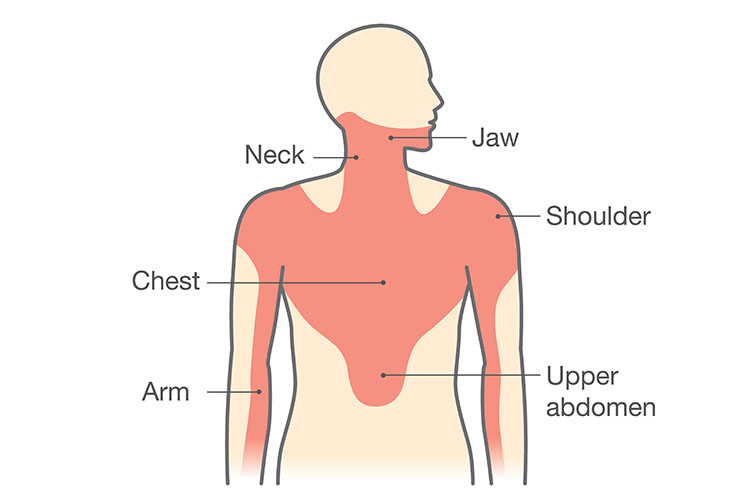
S – Natężenie/Objawy
- Czy może Pan/Pani ocenić ból w skali dziesięciostopniowej? (0 oznacza brak bólu, a 10 – ból przeszywający.)
- Czy odczuwa Pan/Pani jakiekolwiek inne objawy?
Porada: Do objawów towarzyszących AMI mogą należeć nudności, wymioty i duszność. Pacjent może również odczuwać zawroty głowy, hipotensję i bradykardię lub uczucie zbliżającego się końca i strachu (Heart Foundation n.d. a).
T – Czas
- Jak długo odczuwa Pan/Pani ból?
- Czy początek był powolny czy nagły?
- Czy ból jest przerywany (zaczyna się i kończy) czy ciągły (trwa)?
- Czy ból występował już wcześniej?
- Czy jest taki sam jak ostatnio, czy inny?
Porada: Angina jest zwykle krótkotrwała i trwa 2-5 minut, jeśli czynnik ją wywołujący zostanie złagodzony, na przykład ćwiczeniami (Heart Foundation b.d. b; Heart and Stroke Foundation of Canada 2018). Ból związany z AMI nie jest zwykle przerywany, choć może być.
Uważam, że ból w klatce piersiowej może być pochodzenia sercowego… Co teraz?
Istnieje kilka ważnych zasad, które należy rozważyć podczas leczenia bólu w klatce piersiowej związanego z sercem. Po pierwsze, serce jest mięśniem, który potrzebuje własnego dopływu krwi. Im ciężej serce pracuje, tym więcej tlenu potrzebuje. Zasadniczo chcemy zwiększyć podaż tlenu do serca i zmniejszyć zapotrzebowanie na tlen (Zefari i wsp. 2019).
Tlenoterapia ukierunkowana na cel
W odniesieniu do tlenoterapii, wytyczne kliniczne dotyczące postępowania w ostrych zespołach wieńcowych (ACS) opublikowane przez National Heart Foundation of Australia i Cardiac Society of Australia and New Zealand stwierdzają:
„Rutynowe stosowanie tlenoterapii wśród pacjentów z wysyceniem krwi tlenem (SaO2) >93% nie jest zalecane, ale jej stosowanie, gdy SaO2 jest poniżej tego poziomu, jest zalecane pomimo braku danych klinicznych . Należy jednak zachować ostrożność u pacjentów z przewlekłą obturacyjną chorobą dróg oddechowych, u których docelowe SaO2 ma wynosić 88-92%.”
(Chew et al. 2016)
Leki rozszerzające naczynia wieńcowe (azotany)
Nitraty działają na mięśnie gładkie naczyń, wywołując efekt wazodylatacyjny w żyłach i tętnicach, co z kolei zmniejsza wewnątrzkomórkowe stężenie wapnia i prowadzi do rozszerzenia naczyń.
Nitro-gliceryna (np. trinitrat glicerolu – GTN) jest często wskazana w ustawieniu bólu w klatce piersiowej związanego z sercem, ponieważ rozszerza naczynia wieńcowe, poprawiając perfuzję wieńcową i dopływ tlenu do serca (Australian Medicines Handbook 2020; Chew et al. 2016).
Uwaga: GTN ma kilka przeciwwskazań, w tym stosowanie przez pacjenta z niedociśnieniem (AMH 2020), ponieważ może dodatkowo obniżyć ciśnienie krwi ze względu na wpływ na zmniejszenie obciążenia wstępnego i objętości wyrzutowej (Chew et al. 2016). Zawsze należy sprawdzić politykę swojej instytucji zdrowotnej dotyczącą podawania GTN.
Antyagregatory płytek krwi (Aspiryna)
Aspiryna może być przepisana (jeśli nie jest przeciwwskazana) w przypadku bólu w klatce piersiowej w celu zmniejszenia ryzyka tworzenia się skrzeplin w naczyniach krwionośnych (Chew et al. 2016). Aspiryna zmniejsza powstawanie tromboksanów, które pośredniczą w zwężaniu naczyń krwionośnych i agregacji płytek krwi (AMH 2020).
Odpoczynek, uspokojenie i uśmierzenie bólu
W przypadku silnego bólu w klatce piersiowej należy zastosować analgezję opioidową (np.morfina, fentanyl) może być rozważona (Chew i wsp. 2016).
Zawsze należy odwoływać się do zaleceń lekarza/lekarza prowadzącego pacjenta dotyczących przepisywania i podawania leków przeciwbólowych.
Co jeszcze powinienem zrobić?
-
Przeprowadź i udokumentuj parametry życiowe, w tym ocenę bólu „PQRST”.
-
Natychmiast poinformuj personel wyższego szczebla.
-
Wykonaj 12-odprowadzeniowe EKG i zleć jego kontrolę przez lekarza tak szybko jak to możliwe.
Wykonanie i interpretacja 12-odprowadzeniowego EKG jest istotną oceną w przypadku bólu w klatce piersiowej. EKG pomoże zespołowi medycznemu określić, czy i kiedy pacjent wymaga terapii reperfuzyjnej w celu leczenia przyczyny bólu w klatce piersiowej.
Pielęgniarki mogą być zachęcane do przeglądania 12-odprowadzeniowego EKG z doświadczonym klinicystą w celu identyfikacji zmian w EKG, które wskazują, że pacjent doświadcza zdarzenia niedokrwiennego. Konieczne jest, aby lekarz medycyny, kardiolog lub intensywista dokonał przeglądu EKG. Zawsze upewnij się, że leczysz objawy kliniczne i symptomy pacjenta, aby zmaksymalizować dotlenienie i perfuzję mięśnia sercowego. Sugeruje się, aby pielęgniarka uzyskała poprzednie EKG wykonane przy przyjęciu lub przy poprzednim zdarzeniu sercowym. Wczesna resuscytacja i defibrylacja zmniejszają śmiertelność.
-
Zapewnienie łatwego dostępu do defibrylatora.
Utrzymanie dostępu do defibrylatora jest uwzględnione w aktualnych wytycznych dotyczących postępowania w ostrych zespołach wieńcowych (ACS) jako priorytet w ostrym leczeniu bólu w klatce piersiowej (Chew i wsp. 2016). Wynika to z faktu, że dostęp do defibrylatora pozwala uniknąć wczesnego zgonu sercowego spowodowanego odwracalnymi zaburzeniami rytmu serca. Pacjenci, u których występuje AMI, mogą mieć towarzyszące arytmie.
-
Wtedy starszy personel medyczny może zlecić diagnostyczne badania krwi, takie jak pełne badanie krwi (FBE), troponina, biochemia i elektrolity.
Na koniec można zlecić diagnostyczne badania krwi. Powszechnie, obejmuje to badanie poziomu troponiny u pacjenta. Troponina jest enzymem sercowym lub markerem niedokrwienia/zawału.
Ważne: Wytyczne kliniczne stanowią, że wstępna ocena kliniczna obejmująca wywiad, badanie, EKG i pojedyncze badanie stężenia troponiny nie są w stanie samodzielnie wykluczyć rozpoznania ACS, a pacjenci z podejrzeniem ACS powinni być zawsze kierowani do pełnej diagnostyki (Chew i wsp.)
Wnioski
Dokładna ocena bólu w klatce piersiowej pacjenta pomaga zidentyfikować prawdopodobną przyczynę bólu i prowadzi do szybkiej i właściwej reakcji w celu złagodzenia bólu i leczenia przyczyny. Utrzymanie spokojnego i kontrolowanego środowiska jest istotne nie tylko dla komfortu pacjenta, ale również dla Ciebie!
Dodatkowe zasoby:
- Australijskie wytyczne kliniczne dotyczące postępowania w ostrych zespołach wieńcowych: https://www.heartfoundation.org.au/…Management_of_Acute_Coronary_Syndromes_2016.pdf.
- Australian Medicines Handbook 2020, Australian Medicines Handbook Online, AMH, przeglądane 7 kwietnia 2020 r., https://amhonline.amh.net.au/.
- Chew, DP, Scott, IA, Cullen, L, French, JK, Briffa, TG, Tideman, PA, Woodruffe, S, Kerri, A, Branagan, M & Aylward, PEG 2016, 'National Heart Foundation of Australia & Cardiac Society of Australia and New Zealand: Australian Clinical Guidelines for the Management of Acute Coronary Syndromes 2016′, Heart Lung and Circulation, vol. 25, pp. 895-951, viewed 24 March 2020, https://www.heartfoundation.org.au/images/uploads/publications/Clinical_Guidelines_for_the_Management_of_Acute_Coronary_Syndromes_2016.pdf.
- Draman, MS, Thabit, H, Kiernan, TJ, O’Neill, J, Sreenan, S & McDermott, JH 2013, 'A silent myocardial infarction in the diabetes outpatient clinic: case report and review of the literature', Endocrinology, Diabetes & Metabolism Case Reports, viewed 23 March 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3921998/.
- Granot, M, Dagul, P & Aronson, D 2019, 'Resting blood pressure modulates chest pain intensity in patients with acute myocardial infarction', Pain Reports, vol. 4, no. 3, viewed 24 March 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6749909/.
- Heart and Stroke Foundation of Canada 2018, Angina, Heart and Stroke Foundation of Canada, viewed 24 March 2020, https://www.heartandstroke.ca/heart/conditions/angina.
- Heart Foundation n.d. a, Heart Attack Symptoms, Heart Foundation, przeglądane 24 marca 2020, https://www.heartfoundation.org.au/your-heart/heart-attack-symptoms.
- Heart Foundation b.d. b, Angina, Heart Foundation, przeglądane 24 marca 2020, https://www.heartfoundation.org.au/your-heart/heart-conditions/angina.
- Lichtman, JH, Leifheit, EC, Safdar, B, Bao, H, Krumholz, HM, Lorenze, NP, Daneshvar, M, Spertus, JA & D’onofrio, G 2018, 'Sex Differences in the Presentation and Percetpion of Symptoms Among Young Patients with Myocardial Infarction', Circulation, vol. 137, no. 8, pp. 781-90, viewed 7 April 2020, https://www.ahajournals.org/doi/full/10.1161/circulationaha.117.031650.
- Malik, MA, Khan, SA, Safdar, S & Taseer, I 2013, 'Chest Pain as a presenting complain in patients with acute myocardial infarction (AMI)', Pakistan Journal of Medical Sciences, vol. 29, no. 2, pp. 565-8, przeglądane 23 marca 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3809224/.
- Mehta, LS, Beckie, TM, DeVon, HA, Grines, CL, Krumholz, HM, Johnson, MN, Lindley, KJ, Vaccarino, V, Wang, TY, Waton, KE & Wenger, NK 2016, 'Acute Myocardial Infarction in Women', Circulation, vol. 133, no. 9, pp. 916-47, viewed 23 March 2020, https://www.ahajournals.org/doi/10.1161/CIR.0000000000000351.
- Zafari AM, Abdou, MH, Talavera, F, Ali, YS, Yang, EH, Garas, SM, Jeroudi, AM & Reddy, SV 2019, 'Myocardial Infarction Treatment & Management', Kardiologia, 7 maja, przeglądany 24 marca 2020, https://emedicine.medscape.com/article/155919-treatment#d1.