Pathologies de la maladie inflammatoire sphénoïdale isolée
Rhinosinusite sphénoïdale bactérienne : La rhinosinusite sphénoïde bactérienne était la lésion inflammatoire sphénoïde isolée la plus fréquente, survenant chez 12 patients.
Les agents pathogènes les plus fréquents sont Staphylococcus aureus, les bacilles Gram négatif aérobies et les anaérobies.10-14 Ces patients présentaient des céphalées, une rhinorrhée, une obstruction nasale et une vision trouble. Le symptôme le plus courant de la maladie du sinus sphénoïde est principalement la céphalée. Dans la majorité des rapports précédents, la céphalée n’était pas spécifique en termes de localisation, de qualité et d’intensité.15 L’examen physique et les résultats endoscopiques peuvent montrer une sécrétion mucopurulente dans la zone sphénoethmoïdale, un œdème de la muqueuse de la cavité sphénoethmoïdale et un tissu polypoïde dans la cavité sphénoethmoïdale. Le scanner des sinus (Figure 1) montrera une opacification dans le sinus sphénoïde, avec un épaississement de la paroi muqueuse et un niveau air-fluide. La gestion de ces patients est un traitement médical avec antibiotique basé sur la culture avec corticostéroïde topique et décongestionnant, l’intervention chirurgicale (sphénoïdotomie endoscopique) (Figure 2) si le traitement médical a échoué ou le patient a présenté des complications.
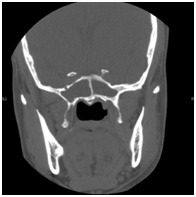
Figure 1 Scanner des sinus avec opacification homogène des deux sinus sphénoïdes.
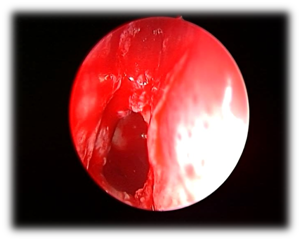
Figure 2 sphénoïdotomie endoscopique pour sinusite sphénoïdale bactérienne./p>
Rhinosinusite fongique allergique AFS : la sinusite fongique allergique est une sinusite fongique non invasive qui se produit chez les individus immunocompétents chez qui il y a une forte réponse inflammatoire à l’infection fongique. Cela se traduit généralement par une mucine épaisse qui peut être expansive et provoquer une décalcification osseuse. On observe également un épaississement marqué de la muqueuse et une résorption osseuse due à la sécrétion d’enzymes. Les examens endoscopiques de ces patients montrent la présence de mucine allergique et de polypes. Principaux critères de diagnostic de Bent et Kuhn : leurs critères de diagnostic dépendent des caractéristiques histologiques, radiographiques et immunologiques de la maladie qui comprennent une hypersensibilité de type 1, la présence d’une polypose nasale, des hyperdensités hétérogènes caractéristiques de la tomodensitométrie qui sont souvent unilatérales et asymétriques (Figure 3), une mucine éosinophile et une coloration ou une culture fongique positive.16 L’AFS dans le sinus sphénoïde peut facilement comprimer les nerfs crâniens. Il a été rapporté que des neuropathies crâniennes se développent dans 10% des AFS sphénoïdaux avec érosion osseuse. Le traitement implique une sphénoïdotomie endoscopique pour éliminer les polypes et la mucine allergique (Figure 4), et pour rétablir la ventilation et le drainage des sinus en combinant un traitement médical avec des corticostéroïdes. Un traitement antifongique n’est généralement pas nécessaire. Il est important d’obtenir une histopathologie pour le spécimen qui montre une mucine allergique contenant des composants fongiques sans aucune invasion tissulaire. Ces patients peuvent bénéficier d’une immunothérapie post-opératoire.
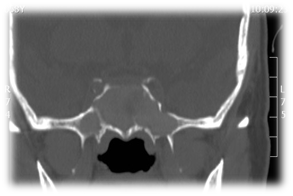
Figure 3 TDM d’une sinusite fongique allergique sphénoïde bilatérale./p>
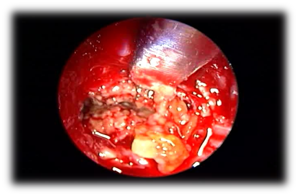
Figure 4 Boue et mucine dans une sinusite fongique allergique sphénoïde isolée.
Boule fongique
Il s’agit d’infections fongiques non invasives, touchant généralement un seul sinus, le plus souvent le sinus maxillaire. L’atteinte bilatérale du sinus sphénoïde est peu fréquente.18,19,20,23 Elle représente environ 10% des sinusites fongiques chroniques non invasives Aspergillus est le principal organisme responsable. Cliniquement, elle est généralement insidieuse et caractérisée par des symptômes non spécifiques tels que des céphalées, qui sont le symptôme le plus courant, une rhinorrhée purulente et une obstruction nasale. Le scanner est excellent pour diagnostiquer la boule fongique sphénoïde (Figure 5). La boule fongique apparaît comme hyperatténuante au scanner en raison de la présence d’hyphes denses avec des preuves d’inflammation chronique avec sclérose et épaississement de la paroi des sinus paranasaux. Des calcifications métalliques intrasinusiennes ont été signalées dans 50 % des cas.25 En IRM, la boule fongique apparaît comme iso ou hypointense en T1 et hypointense marquée en T2. Les calcifications provoquent un vide de signal sur les images T2.26 Depuis l’utilisation du scanner, de l’IRM et de l’endoscopie nasale, de plus en plus de cas de boule fongique sphénoïdale sont diagnostiqués.27 Cependant, le diagnostic définitif est confirmé en postopératoire par des examens microbiologiques et histopathologiques. La microbiologie confirme le diagnostic de boule fongique. Le but du traitement est la chirurgie en utilisant des approches endoscopiques (Figure 6), l’approche transnasale et l’approche transethmoïdale postérieure. L’approche transnasale est préférée car elle épargne le sinus ethmoïdal. L’approche transethmoïdale est recommandée en cas de maladie concomitante du sinus ethmoïdal postérieur28. Le taux de récidive ou de maladie résiduelle dans la boule fongique du sinus sphénoïde est plus faible (0-3,6 %) que dans la boule fongique du sinus maxillaire (0-22,5 %).18,13,29
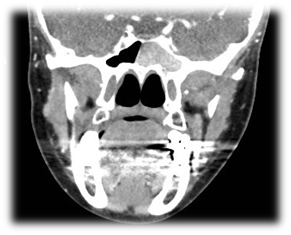
Figure 5 TDM de la boule fongique sphénoïde gauche.
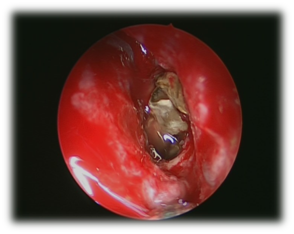
Figure 6 Vue endoscopique de la boule fongique sphénoïde.
Mucocele
La mucocèle du sinus sphénoïde compromet 1 à 2 % de toutes les mucocèles des sinus paranasaux6. La physiopathologie de la mucocèle est la rétention de la sécrétion mucoïde à l’intérieur du sinus, entraînant un amincissement, une distension et une érosion des parois osseuses du sinus. La localisation la plus fréquente est le sinus frontal, puis le sinus ethmoïdal antérieur. La mucocèle du sinus sphénoïdal peut se manifester par des céphalées, des troubles visuels dus à une atteinte des nerfs optique ou oculomoteur, trochléaire et abducent, une diplopie et une ophtalmoplégie externe. Entité clinique rare, les mucocoeles semblent être plus fréquents chez les patients ayant des antécédents d’irradiation de la tête et du cou.30 Jusqu’à 30 % des patients présentant des mucocoeles sphénoïdaux isolés avaient des antécédents d’irradiation. Le diagnostic d’une mucocèle du sinus sphénoïde se fait principalement par tomodensitométrie (Figure 7) qui montre une faible atténuation sur le scanner. L’IRM (Figure 8) est importante pour détecter l’extension de la mucocèle et montre un faible signal en T1 et un signal élevé en T2. Les mucocèles asymptomatiques peuvent être laissées sans intervention chirurgicale. Une intervention chirurgicale est nécessaire lorsqu’elle est symptomatique, ou si elle présente des complications comme une atteinte orbitaire ou crânienne. Le traitement chirurgical de la mucocèle sphénoïdale se fait par sphénoïdotomie endoscopique transnasale guidée par l’image (Figure 9). Le but de la chirurgie est de faire une sphénoïdotomie large pour permettre un drainage adéquat et éviter les récidives de la maladie (Figure 10). La marsupilisation de la mucocèle est une autre option avec de bons résultats.
Chirurgie endoscopique guidée par l’image pour marsupilisation de la mucocèle sphénoïde gauche
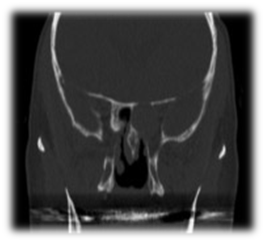
Figure 7 Tomodensitométrie de la mucocèle sphénoïde gauche.
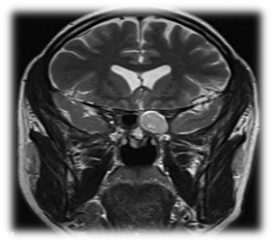
Figure 8 IRM, mucocèle sphénoïde gauche.
Figure 9 Chirurgie guidée par l’image IGS.
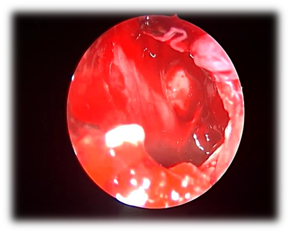
Figure 10 sphénoïdotomie large.
.