Klinisch gesehen haben manche Menschen oft wiederholte Allergien, Ekzeme und Atemwegsinfektionen oder andere Teile der Infektion, in diesem Fall sind zusätzlich zu einigen Routinetests wie Tests für weiße Blutkörperchen, Immunglobulin-Serien, Lymphozyten-Subsets usw. auch die fünf Immun-Immunglobulin-Tests notwendig. Obwohl viele Menschen diese Tests auf Anraten des Arztes durchführen, kennen sie ihre Rolle und klinische Bedeutung nicht. Hier finden Sie eine Erklärung.
1. Was ist Immunglobulin?
Immunglobulin (Ig) bezieht sich auf eine Klasse von Globulinen mit Antikörper-Aktivität oder mit chemischer Struktur ähnlich wie Antikörper, und es ist die wichtigsten Reaktionsstoffe der humoralen Immunantwort. Mit antibakterieller, antiviraler Wirkung und der Stärkung der Phagozytosefunktion von Zellen sowie der Abtötung oder Auflösung pathogener Mikroorganismen im Komplement der Kollaboration ist es ein wichtiger Bestandteil der Krankheitsabwehr im Körper.
Immunglobulin wird von Plasmazellen produziert, ist im Blut, in der Gewebeflüssigkeit und in der exokrinen Flüssigkeit weit verbreitet und macht etwa 20 % des gesamten Plasmaproteins aus. Derzeit gibt es fünf Klassen von Ig im menschlichen Körper, nämlich IgA, IgG, IgM, IgE, IgD.
Fünf Immunglobulin-Tests umfassen IgA (Immunglobulin A), IgG (Immunglobulin G), IgM (Immunglobulin M), Komplement C3 und C4.
Immunglobulin wird von Plasmazellen produziert, die weit verbreitet in Blut, Gewebeflüssigkeit und exokriner Flüssigkeit vorkommen und etwa 20% des gesamten Plasmaproteins ausmachen. Derzeit gibt es fünf Klassen von Ig im menschlichen Körper, nämlich IgA, IgG, IgM, IgE, IgD.
Zu den fünf Immunglobulinen gehören IgA (Immunglobulin A), IgG (Immunglobulin G), IgM (Immunglobulin M), Komplement C3 und C4.
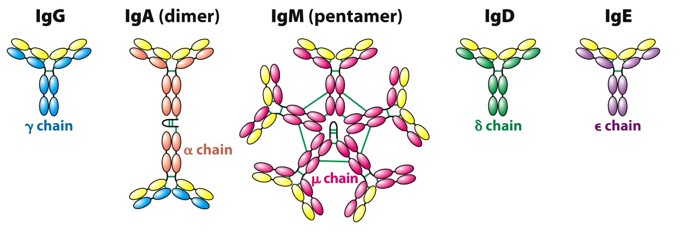
2. Klinische Bedeutung von fünf Immunglobulintests
IgG
IgG wird von Plasmazellen synthetisiert und ist der einzige Antikörper, der die Plazentaschranke passieren kann. Es kann 3 Monate nach der Geburt synthetisiert werden. IgG kommt im normalen menschlichen Serum am häufigsten vor und macht 3/4 des gesamten Serum-Ig aus. Es ist der wichtigste Antikörper gegen pathogene Mikroorganismen (Re-Immunantwort-Antikörper) in Körperflüssigkeiten und die Hauptkategorie von Autoantikörpern bei Autoimmunerkrankungen.
Erhöht: chronische Lebererkrankung, subakute oder chronische Infektion, Bindegewebserkrankung, IgG-Myelom oder asymptomatische monoklonale IgG-Erkrankung.
Erniedrigt: erblicher oder erworbener Antikörpermangel, gemischtes Immundefektsyndrom, selektiver IgG-Mangel, Proteinverlust-Enteropathie, nephrotisches Syndrom, ankylosierende Muskeldystrophie oder immunsuppressive Therapie.
IgA
IgA wird hauptsächlich in verschiedenen Schleimhautoberflächen und in Speichel, Kolostrum, Tränen, Schweiß, Nasensekret, Bronchialsekret und Sekret des Verdauungstraktes verteilt und ist damit an der lokalen antiinfektiösen Immunantwort des Körpers auf den Schleimhäuten beteiligt. IgA kann die Plazentaschranke nicht passieren, daher können Neugeborene nur IgA aus der Muttermilch erhalten, aber 4 bis 6 Monate nach der Geburt können sie mit der eigenen Synthese beginnen, und das Syntheseniveau kann bei 1-Jährigen bis zu 25 % des Niveaus von Erwachsenen erreichen.
Erhöht: chronische Lebererkrankungen, subakute oder chronische Infektionskrankheiten (wie Tuberkulose, Pilzinfektionen etc.), Autoimmunerkrankungen (z. B. SLE, rheumatoide Arthritis), zystische Fibrose, familiäre Neutropenie, Brustkrebs, IgA-Nephropathie, IgA-Myelom u. a.
Erniedrigt: erblicher oder erworbener Antikörpermangel, Immunschwächekrankheit, selektiver IgA-Mangel, keine Gamma-Globulinämie, Proteinverlust bei Darmerkrankungen, Verbrennungen und so weiter.
IgM
IgM, auch als Makroglobulin bekannt, verteilt sich hauptsächlich im Blut und macht 1/10 der Gesamtmenge an Serum-Ig aus. IgM ist der früheste synthetische Antikörper in der individuellen Entwicklung. Wenn der Körper infiziert ist, sind IgM-Antikörper die ersten, die die primäre Immunantwort auf den Antikörper produzieren.
Erhöht: fetale intrauterine Infektion, neonatale TORCH-Gruppe, chronische oder subakute Infektion, Malaria, infektiöse Mononukleose, Mykoplasmen-Pneumonie, Lebererkrankung, Bindegewebserkrankung, Makroglobulinämie, asymptomatisches monoklonales IgM Sick und so weiter.
Vermindert: erblicher oder erworbener Antikörpermangel, gemischtes Immundefektsyndrom, selektiver IgM-Mangel, Proteinverlust-Enteropathie, Verbrennungen, Anti-Ig-Antikörper-Syndrom (gemischte Kryoglobulinämie), Behandlung mit Immunsuppressiva und so weiter.
Komplement C3 und C4
Gehalt und Aktivität des Blutkomplements ändern sich bei vielen pathologischen Zuständen.
Erhöht: akute rheumatische Erkrankung, akute Hepatitis, Lungenentzündung, Thyreoiditis und andere Krankheiten;
Verringert: SLE-Patienten, schwere Lebererkrankungen und Unterernährung, andere rheumatische Erkrankungen.
3. Unter welchen Umständen muss ein Immunglobulin-5-Test durchgeführt werden?
– Kinder und Erwachsene mit wiederholten Erkrankungen;
– Autoimmun- oder atopisch reaktive Erkrankungen;
– IgG4-bezogene Erkrankungen;
– Immunmangelerkrankungen;
– Andere chronische Erkrankungen, bei denen Immunglobulin-Anomalien auftreten: z.B. chronische Nierenerkrankungen, neurologische Erkrankungen, Blutkrankheiten, Tumore, etc.
Kurz gesagt, wenn jemand auf diese Bedingungen stößt, insbesondere bei wiederholten Infektionen, sollte er nicht vergessen, einen Immunglobulintest zu machen, um den besten Behandlungszeitpunkt nicht zu verpassen.