Flutter atrial é a segunda taquiarritmia patológica mais comum. Apenas a fibrilação atrial é mais comum. A agitação atrial ocorre quase exclusivamente entre pessoas com doença cardíaca significativa, predominantemente doença cardíaca isquémica. No entanto, a maioria das condições cardíacas pode estar associada à agitação atrial. Em comparação com várias outras taquiarritmias supraventriculares, a agitação atrial não ocorre entre indivíduos saudáveis de outra forma. O flutter atrial causa alterações características do ECG, como discutido abaixo.
O flutter atrial tende a acompanhar a fibrilação atrial, embora alguns indivíduos possam apenas apresentar flutter atrial. Semelhante à fibrilação atrial, o flutter atrial pode ser classificado nos seguintes tipos:
- Acute atrial flutter (inclui casos recentemente diagnosticados).
- Bantilação atrial paroxística.
- Bantilação atrial crónica.
O observador notará que a classificação difere ligeiramente da da fibrilação atrial. Os casos agudos e paroxísticos são comuns na prática clínica. A agitação crónica é, no entanto, muito rara. Assim, em comparação com a fibrilação atrial, a agitação atrial não é capaz de persistir por períodos de tempo mais longos. Isto deve-se ao facto de a agitação atrial ser causada por um circuito de macro reentrada (um grande circuito de reentrada) e os circuitos de reentrada são processos vulneráveis que normalmente se auto-terminam em minutos, horas ou dias. Na grande maioria dos casos, o circuito de reentrada em agitação atrial está localizado no átrio direito e, tipicamente, faz loops à volta da válvula tricúspide. Os impulsos espalham-se rapidamente pelos átrios a partir deste circuito de reentrada.
ECG em flutter atrial
O ECG mostra ondas de flutter regulares (ondas F; não confundir com ondas F vistas em fibrilação atrial) o que dá à linha de base uma aparência de dente de serra. A agitação atrial é o único diagnóstico que causa esta aparência de base, razão pela qual deve ser reconhecida no ECG. As ondas de flutter (ao contrário das ondas f em fibrilação atrial) têm morfologia idêntica (em cada ECG de chumbo). As ondas de flutter são tipicamente melhor vistas nos cabos II, III aVF, V1, V2 e V3. O aparecimento exacto das ondas de flutter dependerá da localização e direcção do circuito de reentrada. No tipo mais comum de tremulação atrial, as ondas de reentrada em torno da válvula tricúspide no sentido contrário ao dos ponteiros do relógio. Isto produz ondas de flutter negativas em II, III e aVF e ondas de flutter positivas em V1 (Figura 1). Se a reentrada tiver uma direcção no sentido dos ponteiros do relógio, as ondas de flutter são positivas em chumbo II, III, aVF e as ondas P têm tipicamente um entalhe no ápice. Por favor note que para a maioria dos clínicos não é necessário ser capaz de determinar a direcção do ciclo de reentrada.
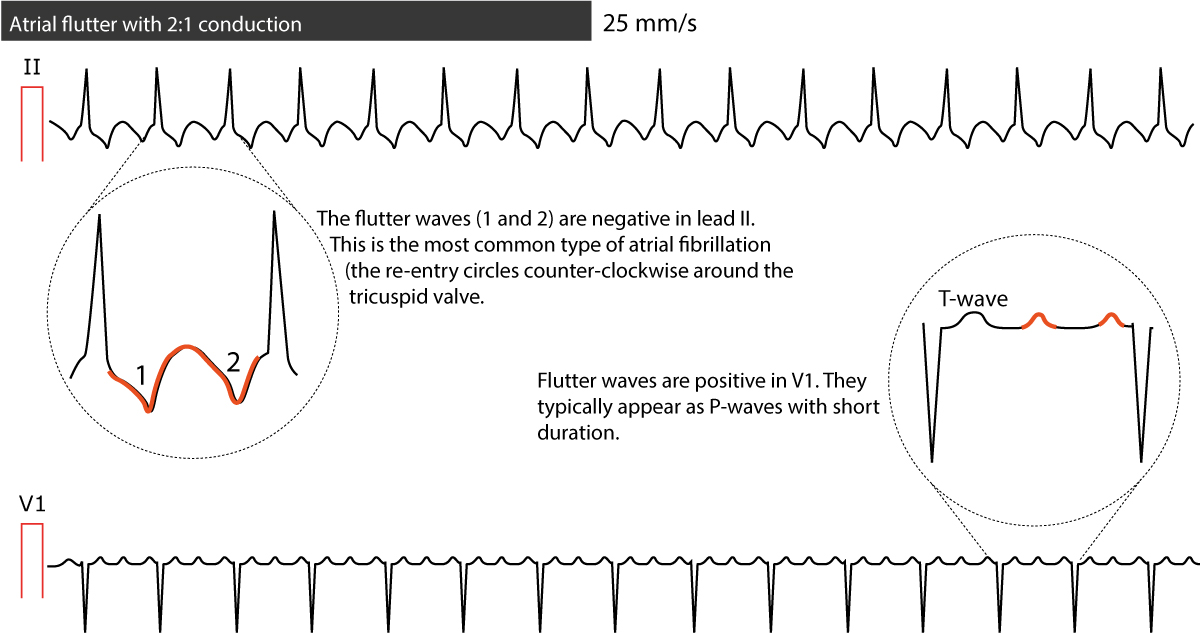
A taxa atrial (isto é, a taxa medida entre ondas de flutter) varia tipicamente entre 250 e 350 batimentos por minuto (que é mais lenta do que a taxa atrial na fibrilação atrial). O nó atrioventricular não é capaz de conduzir todos os impulsos, e é por isso que alguns impulsos serão bloqueados. O grau de bloqueio no nó atrioventricular é especificado através da contagem do número de ondas de flutter que antecedem cada complexo QRS. Se ocorrerem 3 ondas de flutter antes de cada complexo QRS, então o bloqueio é de 3:1. Se houver 2 ondas de flutter antes de cada complexo QRS então é 2:1 bloqueio.
Em casos típicos de flutter atrial a taxa atrial é de cerca de 300 batimentos por minuto com um bloqueio 2:1, o que produz uma taxa ventricular de cerca de 150 batimentos por minuto. Deve-se sempre considerar a agitação atrial quando confrontado com uma taquiarritmia regular a 150 batimentos por minuto. Note-se que com uma velocidade de papel de 25 mm/s, que é padrão nos EUA e em muitos outros países, um bloco de 2:1 será difícil de discernir a onda de flutter pode fundir-se com a onda T anterior. Aumentar a velocidade do papel para 50 mm/s ou aplicar massagem carotídea (que aumenta o bloco atrioventricular) será útil em tais situações. A figura 2 mostra outro ECG com flutter atrial.
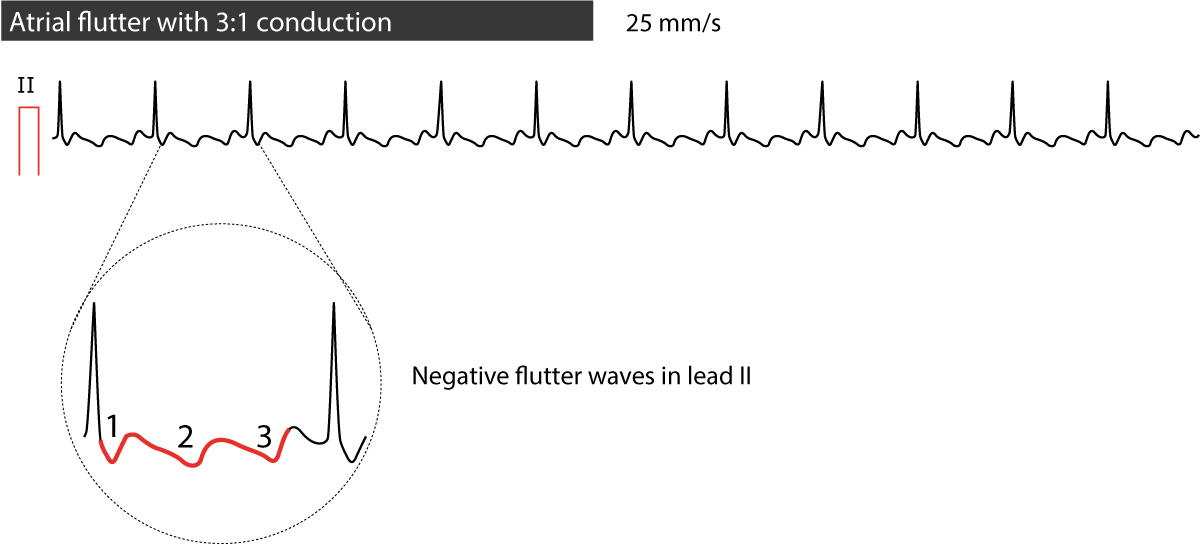
Nota que o grau de bloqueio no nó atrioventricular pode variar de um ciclo cardíaco para o seguinte e isto produz uma taxa ventricular irregular. Como se vê na Figura 3, contudo, é geralmente simples diagnosticar a flutter atrial com taxa ventricular irregular porque as ondas de flutter tornam-se claras a intervalos mais longos de RR.

Flutter atrial atípico
Flutter atrial atípico é uma consequência de cirurgia cardíaca ou terapia de ablação extensiva. Estas intervenções podem causar tremulações atriais com aspecto muito variável de ECG. Contudo, ainda se podem ver ondas de flutter e um historial de terapia de ablação ou cirurgia cardíaca será suficiente para diagnosticar um flutter atrial atípico.
Tratamento e gestão do flutter atrial
A probabilidade de conversão espontânea em ritmo sinusal é baixa, em comparação com a fibrilação atrial. Além disso, a cardioversão farmacológica não é particularmente eficaz. A estimulação vagal pode ser tentada e por vezes acaba com o flutter atrial, ou pelo menos elucida as ondas de flutter aumentando o intervalo RR (aumentando o bloco AV). A seguir à estimulação vagal, a cardioversão eléctrica é a escolha da terapia. Um choque sincronizado com 50-100 J de energia será suficiente na grande maioria dos casos. Se o flutter atrial se converter em fibrilação atrial, é dado outro choque a 200 J.
Se a cardioversão farmacológica for considerada, o ibutilide pode ser a escolha primária com uma taxa de sucesso de até 70%. A procainamida é uma alternativa. Como com todos os medicamentos antiarrítmicos, existe um risco significativo de arritmias mais malignas do que a vibração atrial, razão pela qual é necessário cuidado e experiência.
O risco de tromboembolismo sistémico também deve ser considerado. Embora o risco de flutter atrial pareça ser inferior ao de fibrilação atrial, as directrizes ainda advogam o uso dos mesmos algoritmos para anticoagulantes em ambas estas arritmias. O controlo da taxa é difícil de conseguir em flutter atrial.
A terapia de ablação é um tratamento altamente eficaz que pode curar a maioria dos pacientes encaminhados para a intervenção. Deve ser considerada no início do curso da doença.
Próximo capítulo
Ritmo atrial, Taquicardia Atrial Ectópica & Taquicardia Atrial Multifocal
Capítulos relacionados
Fibrilação Atrial
Ritmo atrial, taquicardia atrial e taquicardia atrial multifocal
Sinus tachycardia (ST), Taquicardia Sinusal Inadequada (IST) e Taquicardia de Reentrada do Nodo Sinusal (SANRT)
Gestão e diagnóstico de taquicardia (complexo estreito taquicardia e taquicardia complexa ampla)
Mecanismos das arritmias cardíacas
Ver todos os capítulos em Arritmias Cardíacas.