Apreensões sobre a abordagem da barata
Uma abordagem abdominal pode ser preferida se o paciente tiver conhecido ou suspeitado de doença adesiva grave, uma grande massa ad anexa, ou se houver uma elevada suspeita de malignidade. Uma abordagem laparoscópica pode ser apropriada em casos com baixo risco de malignidade e massa anexial de menor tamanho. Uma abordagem laparoscópica é benéfica na medida em que diminui a perda de sangue, o tempo de hospitalização e o tempo de recuperação. Uma abordagem vaginal é a menos comum e só é usada quando uma salpingo-oophorectomia é feita simultaneamente com uma histerectomia vaginal.
Abdominal Approach
A paciente é transferida para a mesa da sala de operações e colocada sob anestesia geral.
Um exame pélvico é realizado para determinar a posição uterina, tamanho, forma e mobilidade, e para palpar a adnexa. Um cateter de Foley é normalmente colocado à gravidade para drenar a bexiga urinária durante todo o procedimento. O paciente é posicionado numa posição dorsal supina e o abdómen do paciente é preparado e drapeado de forma estéril.
Uma incisão transversal ou vertical pode ser escolhida dependendo da indicação para cirurgia, do hábito corporal do paciente, e da preferência do cirurgião. As vantagens de uma incisão transversal incluem melhores resultados cosméticos, uma incisão mais forte com diminuição da deiscência da ferida, e uma diminuição da dor pós-operatória. As desvantagens de uma incisão transversal incluem o aumento da perda de sangue e formação de hematoma, maior risco de lesão nervosa, menor exposição do abdómen superior, e maior tempo de procedimento.
As vantagens de uma incisão vertical incluem uma entrada mais rápida na cavidade abdominal, menor perda de sangue, menor risco de lesão nervosa, e a capacidade de estender significativamente a incisão se for necessária uma melhor exposição, tal como para o estadiamento cirúrgico em casos de cancro. As desvantagens de uma incisão vertical incluem maus resultados cosméticos, incisão mais fraca com maior risco de deiscência da ferida, e aumento da dor pós-operatória.
Após a entrada do abdómen, o abdómen e a pélvis são explorados. Deve-se ter o cuidado de inspeccionar cuidadosamente o útero, os ovários e tubos bilaterais, o intestino delgado, cólon, omento e superfícies peritoneais para detectar quaisquer descobertas anormais.
Um retractor auto-retensivo é frequentemente utilizado para ajudar com a exposição. O intestino é então embalado para permitir uma exposição adequada da pélvis.
O ligamento infundibulopélvico deve ser identificado. O ligamento infundibulopélvico contém os vasos ovarianos encerrados em peritoneu. Tanto as artérias ovarianas direita como esquerda têm origem na aorta. A veia ovariana direita drena para a veia cava inferior enquanto a veia ovariana esquerda drena para a veia renal esquerda. O ureter encontra-se na proximidade do ligamento infundibulopélvico e deve ser identificado antes do pinçamento e transecção do ligamento infundibulopélvico para evitar lesões.
Para ajudar na identificação do ureter e para deixar cair o ureter mais profundamente na pélvis, o peritoneu posterior é aberto. Isto é feito levantando o peritoneu anteriormente com uma pinça Debakey e fazendo uma pequena incisão superficial no peritoneu posterior. Esta incisão é prolongada de forma superior paralela ao ligamento infundibulopélvico. Deve ter-se o cuidado de permanecer superficial e de evitar os vasos ovarianos. Uma vez aberto e reflectido o peritoneu, o ureter é mais prontamente identificado.
Ao localizar os ureteres, é útil procurar o seu peristaltismo, o qual pode ser desencadeado através de uma suave “dedilhação” do ureter. Os ureteres podem ser mais evidentes onde atravessam os vasos ilíacos, ao nível da sua bifurcação do ilíaco comum para os vasos ilíacos externos e internos. O ureter esquerdo pode ser mais difícil de visualizar secundário a ser coberto pelo cólon sigmóide. Uma vez detectados na borda pélvica, podem ser seguidos pela parede lateral do lado pélvico até entrarem no ligamento cardinal por baixo da artéria uterina.
Após a identificação do ureter, uma janela avascular no ligamento posterior largo é identificada e aberta usando dissecção afiada, romba, ou electrocauterização. O ligamento infundibulopélvico é pinçado através desta janela usando duas pinças de histerectomia curva (Zeppelin, Heaney, ou Masterson). A primeira pinça é posicionada lateralmente enquanto se assegura que o ureter está a uma distância segura. A segunda pinça é colocada aproximadamente 1 cm medial à primeira pinça.
O ligamento infundibulopélvico é depois transgredido de forma acentuada entre as duas pinças com uma tesoura Mayo curva e depois suturado com uma sutura absorvível retardada 0. A extremidade proximal do ligamento infundibulopélvico é frequentemente ligada duplamente, primeiro usando uma gravata livre e depois uma sutura ligada assegurando a hemostasia dos vasos uterinos. A extremidade da amostra também pode ser suturada para prevenir hemorragias nas costas e evitar o excesso de pinças, melhorando a visualização. Em alternativa, o ligamento infundibulopélvico pode ser pinçado, ligado e transgredido com um dispositivo de selagem do vaso.
Após o ligamento infundibulopélvico ter sido transgredido e fixado, a porção do ligamento largo ligado à trompa de Falópio é retirada. Isto pode ser realizado com o electrocautério do paralelismo do ligamento largo próximo da trompa de Falópio, através de fixação e, em seguida, transitando com ligadura de sutura, ou com a utilização de um dispositivo de selagem de vasos.
Com o ovário e a trompa agora separados tanto do ligamento infundibulopélvico como do ligamento largo, o restante ligamento é agora fixado ao útero. O ligamento ovariano liga o ovário ao útero e a trompa de Falópio liga-se ao cornua uterino. Todo este pedículo (ligamento ovariano e trompa de Falópio) é pinçado, transgredido bruscamente, e suturado ligado; alternativamente, o pedículo pode ser pinçado, ligado, e transgredido com um dispositivo de selagem de vasos.
Após a trompa e o ovário terem sido removidos, devem ser enviados para a patologia para diagnóstico do tecido. Muitas vezes a pélvis é irrigada com soro quente para ajudar na remoção de quaisquer coágulos e detritos.
Os pedículos devem ser reinspeccionados para hemostasia. Após uma excelente hemostasia estar assegurada, o retractor auto-retensivo é removido juntamente com as esponjas de laparotomia utilizadas para embalar o intestino. Deve ter-se o cuidado de assegurar que todas as esponjas foram removidas. O abdómen e a pélvis devem ser inspeccionados e uma contagem de esponjas deve ser completada antes do fecho da incisão.
Abordagem laparoscópica
O paciente é transferido para a mesa da sala de operações e colocado sob anestesia geral. O paciente é então colocado na posição de litotomia dorsal.
Um exame pélvico é realizado sob anestesia para determinar a posição uterina, tamanho, forma, mobilidade, e para avaliar a adnexa. Um cateter de Foley é colocado à gravidade para drenar a bexiga urinária durante todo o procedimento. O abdómen, períneo e vagina da paciente são preparados de forma estéril e a paciente é drapeada.
Um espéculo é posicionado para visualizar o colo uterino e um manipulador uterino é então colocado para ajudar na visualização e manipulação do útero durante o caso. A atenção é então voltada para o abdómen para a colocação de trocartes intra-abdominais. Normalmente, a primeira incisão é feita com o bisturi na prega infraumbilical. Para uma técnica fechada, a parede abdominal é tendida enquanto uma agulha Veress é cuidadosamente colocada.
A colocação intraperitoneal é confirmada, o abdómen é insuflado com gás CO2. Após a insuflação, a agulha Veress é retirada e é colocado um trocarte. O laparoscópio é então introduzido para confirmar a colocação intraperitoneal.
Os restantes trocartes podem agora ser colocados sob visualização directa. Deve ter-se o cuidado de evitar lesões nos vasos sanguíneos, especialmente nos epigástricos inferiores. Muitas vezes a transiluminação da parede abdominal pode ajudar a evitar ferimentos nos vasos. Trocáteres adicionais são colocados dependendo da preferência do cirurgião no quadrante inferior direito, quadrante inferior esquerdo, e/ou suprapúbico da linha média de acordo com a preferência do cirurgião.
A cavidade peritoneal deve ser inspeccionada. Ver as imagens abaixo.
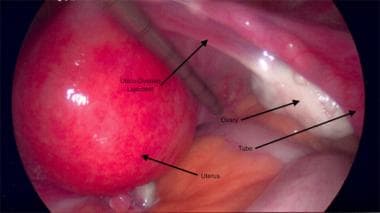 Uterus displaced to the left to expose the uteroovarian ligament.
Uterus displaced to the left to expose the uteroovarian ligament. 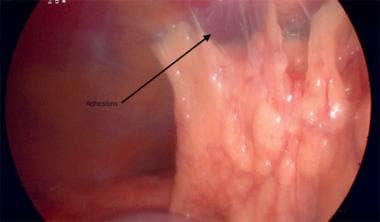 Flimy omental adhesion to anterior abdominal wall.
Flimy omental adhesion to anterior abdominal wall. Para uma salpingo-oophorectomia profiláctica, as lavagens pélvicas precisam de ser recolhidas e enviadas para patologia.
Os ligamentos uteroovarianos com a trompa de Falópio são fixados, apenas distal ao cornua uterino, ligados, e transectados com um dispositivo de selagem de vasos. Ver a imagem abaixo.
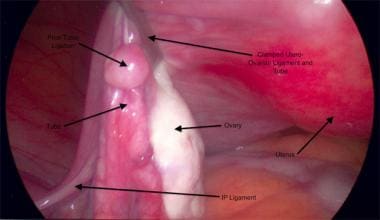 Ligamento uteroovariano grampeado e trompa de falópio.
Ligamento uteroovariano grampeado e trompa de falópio. Ao realizar uma salpingo-oophorectomia profiláctica o cirurgião deve remover as trompas de falópio até ao nível do cornua uterino.
O ureter deve agora ser identificado. Ao contrário da laparotomia, o ureter pode geralmente ser facilmente identificado sem reflectir o peritoneu. É normalmente visto na borda pélvica e pode ser seguido de forma inferior na pélvis. Ver a imagem abaixo.
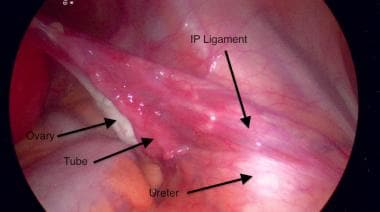 Ureter em relação ao ligamento infundibulopelvic.
Ureter em relação ao ligamento infundibulopelvic. Após a localização do ureter e a uma distância segura do ligamento infundibulopélvico, o ligamento infundibulopélvico é fixado, ligado e transectado com um dispositivo de selagem do vaso. Ver as imagens abaixo.
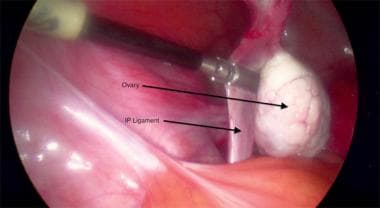 Grampo através do ligamento infundibulopelvico.
Grampo através do ligamento infundibulopelvico. 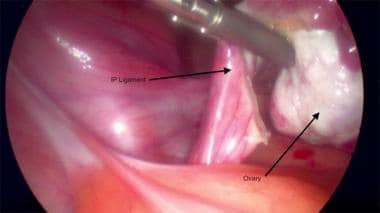 Transecção do ligamento infundibulopélvico esquerdo.
Transecção do ligamento infundibulopélvico esquerdo. 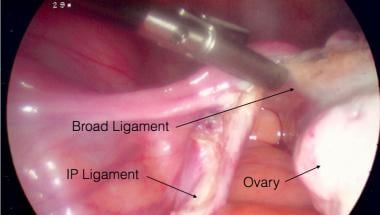 Foto laparoscópico de ooforectomia salpingo com pontos de referência anotados. Fixação e transecção para baixo do ligamento largo esquerdo.
Foto laparoscópico de ooforectomia salpingo com pontos de referência anotados. Fixação e transecção para baixo do ligamento largo esquerdo. 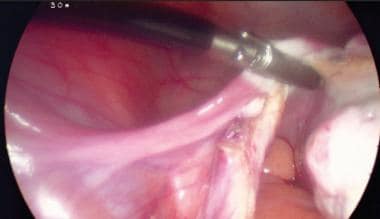 Salpingo oophorectomy laparoscopic photo. Pinçamento e transecção pelo ligamento largo esquerdo.
Salpingo oophorectomy laparoscopic photo. Pinçamento e transecção pelo ligamento largo esquerdo. 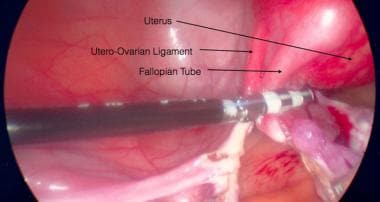 Salpingo oophorectomy laparoscopic photo with landmarks noted. Fixação do ligamento utero-ovariano esquerdo e trompa de falópio.
Salpingo oophorectomy laparoscopic photo with landmarks noted. Fixação do ligamento utero-ovariano esquerdo e trompa de falópio. Em salpingo-oophorectomias profiláticas, o ligamento infundibulopélvico deve ser tomado ao nível da borda pélvica. O mesosalpinx restante é dissecado e a hemostasia alcançada.
O ovário e o tubo podem ser colocados num saco laparoscópico de espécimes e removidos através de um local de porto. Se o ovário não puder ser encaixado através de um local a bombordo, um local de incisão pode ser alargado para permitir a remoção do ovário e do tubo.
Após hemostasia é assegurada, os instrumentos e trocartes são removidos, o abdómen é esvaziado, e as incisões são fechadas.