Consideraciones sobre el abordaje
Se puede preferir un abordaje abdominal si la paciente tiene una enfermedad adhesiva grave conocida o sospechada, una masa anexial grande o si hay una alta sospecha de malignidad. Un abordaje laparoscópico puede ser apropiado en casos con bajo riesgo de malignidad y una masa anexial de menor tamaño. El abordaje laparoscópico es beneficioso porque disminuye la pérdida de sangre, la duración de la estancia hospitalaria y el tiempo de recuperación. El abordaje vaginal es el menos común y sólo se utiliza cuando se realiza una salpingooforectomía simultáneamente con una histerectomía vaginal.
Abordaje abdominal
Se traslada a la paciente a la mesa del quirófano y se la coloca bajo anestesia general.
Se realiza un examen pélvico para determinar la posición, el tamaño, la forma y la movilidad del útero, y para palpar los anexos. Normalmente se coloca una sonda de Foley a la gravedad para drenar la vejiga urinaria durante todo el procedimiento. La paciente se coloca en posición supina dorsal y el abdomen de la paciente se prepara y se cubre de forma estéril.
Se puede elegir una incisión transversal o vertical dependiendo de la indicación de la cirugía, el hábito corporal de la paciente y la preferencia del cirujano. Las ventajas de una incisión transversal incluyen la mejora de los resultados cosméticos, una incisión más fuerte con una menor dehiscencia de la herida y una disminución del dolor postoperatorio. Las desventajas de una incisión transversal incluyen una mayor pérdida de sangre y formación de hematomas, un mayor riesgo de lesión nerviosa, una menor exposición de la parte superior del abdomen y una mayor duración del procedimiento.
Las ventajas de las incisiones verticales incluyen una entrada más rápida en la cavidad abdominal, una menor pérdida de sangre, un menor riesgo de lesión nerviosa y la posibilidad de ampliar significativamente la incisión si se requiere una mejor exposición, como para la estadificación quirúrgica en casos de cáncer. Las desventajas de una incisión vertical incluyen resultados cosméticos deficientes, una incisión más débil con mayor riesgo de dehiscencia de la herida y un mayor dolor postoperatorio.
Después de entrar en el abdomen, se exploran el abdomen y la pelvis. Se debe tener cuidado de inspeccionar cuidadosamente el útero, los ovarios y las trompas bilaterales, el intestino delgado, el colon, el epiplón y las superficies peritoneales para detectar cualquier hallazgo anormal.
A menudo se utiliza un retractor autorretenido para ayudar a la exposición. A continuación, se empaquetan los intestinos para permitir una exposición adecuada de la pelvis.
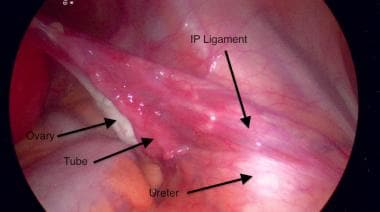
Se debe identificar el ligamento infundibulopélvico. El ligamento infundibulopélvico contiene los vasos ováricos envueltos en peritoneo. Las arterias ováricas derecha e izquierda se originan en la aorta. La vena ovárica derecha drena en la vena cava inferior, mientras que la vena ovárica izquierda drena en la vena renal izquierda. El uréter se encuentra muy cerca del ligamento infundibulopélvico y debe identificarse antes del pinzamiento y la transección del ligamento infundibulopélvico para evitar lesiones.
Para ayudar a identificar el uréter y hacer que caiga más profundamente en la pelvis, se abre el peritoneo posterior. Para ello, se levanta el peritoneo en sentido anterior con unas pinzas de Debakey y se realiza una pequeña incisión superficial en el peritoneo posterior. Esta incisión se extiende superiormente en paralelo al ligamento infundibulopélvico. Hay que tener cuidado de permanecer en la superficie y evitar los vasos ováricos. Una vez que el peritoneo está abierto y reflejado, el uréter se identifica más fácilmente.
Al localizar los uréteres, es útil buscar su peristaltismo, que puede ser provocado al «rasguear» suavemente el uréter. Los uréteres pueden ser más evidentes donde se cruzan con los vasos ilíacos, a nivel de su bifurcación desde el ilíaco común a los vasos ilíacos externos e internos. El uréter izquierdo puede ser más difícil de visualizar por estar cubierto por el colon sigmoide. Una vez detectados en el borde pélvico, pueden seguirse por la pared lateral de la pelvis hasta que entran en el ligamento cardinal por debajo de la arteria uterina.
Tras la identificación del uréter, se identifica una ventana avascular en el ligamento ancho posterior y se abre mediante disección cortante, roma o con electrocauterio. El ligamento infundibulopélvico se sujeta a través de esta ventana utilizando dos pinzas de histerectomía curvas (Zeppelin, Heaney o Masterson). La primera pinza se coloca lateralmente mientras se asegura que el uréter está a una distancia segura. La segunda pinza se coloca aproximadamente 1 cm medial a la primera pinza.
El ligamento infundibulopélvico se secciona entonces bruscamente entre las dos pinzas con tijeras curvas de Mayo y luego se sutura con sutura absorbible 0 retardada. El extremo proximal del ligamento infundibulopélvico suele ligarse doblemente, primero con una ligadura libre y luego con una sutura que garantice la hemostasia de los vasos uterinos. El extremo de la muestra también puede ligarse con sutura para prevenir la hemorragia posterior y evitar el exceso de pinzas, mejorando la visualización. Alternativamente, el ligamento infundibulopélvico puede sujetarse, ligarse y seccionarse con un dispositivo de sellado de vasos.
Una vez que el ligamento infundibulopélvico ha sido seccionado y asegurado, la porción del ligamento ancho unida a la trompa de Falopio se retira. Esto puede lograrse con un electrocauterio del ligamento ancho paralelo a la trompa de Falopio, sujetando y luego transectando con ligadura de sutura, o con el uso de un dispositivo de sellado de vasos.
Con el ovario y la trompa ahora separados tanto del ligamento infundibulopélvico como del ligamento ancho, la unión restante es ahora al útero. El ligamento ovárico une el ovario al útero y la trompa de Falopio se une a la cornisa uterina. Todo este pedículo (ligamento ovárico y trompa de Falopio) se pinza, se secciona bruscamente y se liga con sutura; alternativamente, el pedículo puede pinzarse, ligarse y seccionarse con un dispositivo de sellado de vasos.
Una vez que se han extraído la trompa y el ovario, deben enviarse a patología para el diagnóstico del tejido. A menudo, la pelvis se irriga con solución salina caliente para ayudar a eliminar cualquier coágulo de sangre y restos.
Los pedículos deben volver a inspeccionarse para comprobar la hemostasia. Una vez asegurada una hemostasia excelente, se retira el retractor de autorretención junto con las esponjas de laparotomía utilizadas para taponar el intestino. Hay que tener cuidado para asegurarse de que se han retirado todas las esponjas. Se debe inspeccionar el abdomen y la pelvis y completar un recuento de esponjas antes de cerrar la incisión.
Abordaje laparoscópico
Se traslada al paciente a la mesa de quirófano y se le coloca anestesia general. A continuación, se coloca a la paciente en posición de litotomía dorsal.
Se realiza un examen pélvico bajo anestesia para determinar la posición, el tamaño, la forma y la movilidad del útero y para evaluar los anexos. Se coloca una sonda de Foley a gravedad para drenar la vejiga urinaria durante todo el procedimiento. El abdomen, el perineo y la vagina de la paciente se preparan de forma estéril y se cubre a la paciente.
Se coloca un espéculo para visualizar el cuello uterino y a continuación se coloca un manipulador uterino para ayudar a la visualización y manipulación del útero durante el caso. A continuación, se vuelve a prestar atención al abdomen para la colocación de los trócares intraabdominales. Normalmente, la primera incisión se realiza con el bisturí en el pliegue infraumbilical. En el caso de una técnica cerrada, la pared abdominal se tensa mientras se coloca cuidadosamente una aguja de Veress.
Una vez confirmada la colocación intraperitoneal, se insufla el abdomen con gas CO2. Tras la insuflación, se retira la aguja de Veress y se coloca un trocar. A continuación se introduce el laparoscopio para confirmar la colocación intraperitoneal.
Los trocares restantes pueden colocarse ahora bajo visualización directa. Se debe tener cuidado para evitar la lesión de los vasos sanguíneos, especialmente los epigástricos inferiores. A menudo la transiluminación de la pared abdominal puede ayudar a evitar la lesión de los vasos. Se colocan trócares adicionales según la preferencia del cirujano en el cuadrante inferior derecho, cuadrante inferior izquierdo y/o suprapúbico en la línea media según la preferencia del cirujano.
Se debe inspeccionar la cavidad peritoneal. Ver las imágenes siguientes.
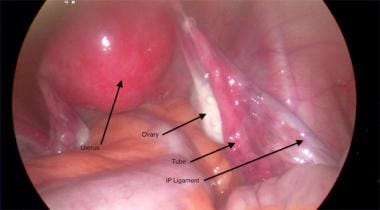
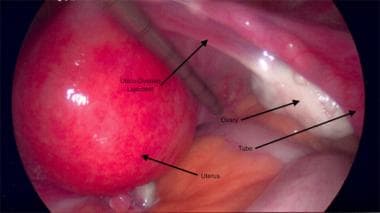 Útero desplazado hacia la izquierda para exponer el ligamento uteroovárico.
Útero desplazado hacia la izquierda para exponer el ligamento uteroovárico. 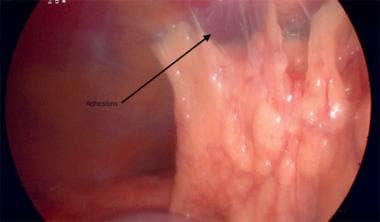
Para una salpingo-ooforectomía profiláctica, es necesario recoger los lavados pélvicos y enviarlos a patología.
Se pinza el ligamento uteroovárico con la trompa de Falopio, justo distal al cornete uterino, se liga y se secciona con un dispositivo de sellado de vasos. Véase la imagen siguiente.
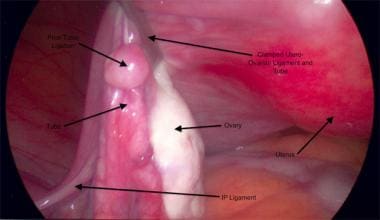
Ligamento uteroovárico y trompa de Falopio pinzados.
Cuando se realiza una salpingooforectomía profiláctica el cirujano debe extirpar las trompas de Falopio hasta el nivel de la cornisa uterina.
Ahora se debe identificar el uréter. A diferencia de la laparotomía, el uréter suele ser fácilmente identificable sin reflejo del peritoneo. Normalmente se ve en el borde pélvico y puede ser seguido inferiormente en la pelvis. Ver la imagen de abajo.
 infundibulopélvico.
infundibulopélvico. Una vez localizado el uréter y a una distancia segura del ligamento infundibulopélvico, se sujeta el ligamento infundibulopélvico, se liga y se secciona con un dispositivo de sellado de vasos. Ver las imágenes de abajo.
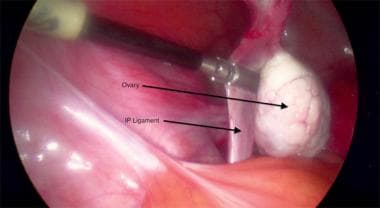
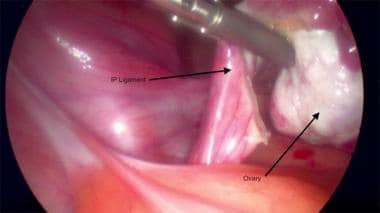
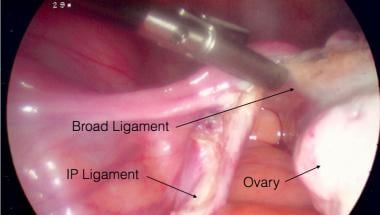
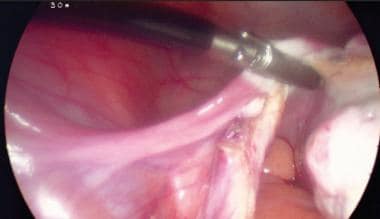 Foto laparoscópica de ooforectomía de Salpingo. Pinzamiento y transección por el ligamento ancho izquierdo.
Foto laparoscópica de ooforectomía de Salpingo. Pinzamiento y transección por el ligamento ancho izquierdo. 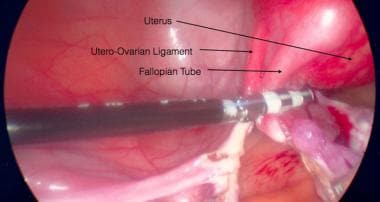
En las salpingo-ooforectomías profilácticas, el ligamento infundibulopélvico debe tomarse a nivel del borde pélvico. El mesosalpinx restante se diseca y se consigue la hemostasia.
El ovario y la trompa pueden colocarse en una bolsa de muestras laparoscópica y extraerse a través de un puerto. Si el ovario no puede colocarse a través de un puerto, se puede ampliar un lugar de la incisión para permitir la extracción del ovario y la trompa.
Una vez asegurada la hemostasia, se retiran los instrumentos y los trócares, se desinflama el abdomen y se cierran las incisiones.